
امروز جمعه ۲۱ اردیبهشت ۱۴۰۳
دسته بندی سایت
برچسب های مهم
پیوند ها
آمار بازدید سایت
دارو درمانی بیماریهای عفونی منحصر به فرد است. در دارو درمانی بسیاری از بیماریها، ما داروهایی را تجویز میکنیم که برخی از اقدامات دارویی مطلوب را در برخی از گیرندهها یا پروتئینها در بیمار دارند. برای درمان عفونتها، ما آنتیبیوتیکها را برای اعمال اثر دارویی مطلوب بر ارگانیسمی که باعث عفونت در بیمار میشود، تجویز میکنیم. به جز چند مورد استثنا، اثرات مستقیم آنتیبیوتیکها بر بیماران مطلوب نبوده و اثرات جانبی نیز دارند. این سومین نقطه در مثلث دارو درمانی بیماریهای عفونی، پاتوژن است که هر عفونت را در هر بیمار منحصر به فرد میسازد (شکل ۱ - ۲). این حقیقت که دارو درمانی بیماریهای عفونی شامل ارگانیسمهایی است که تغییر میکنند و "مبارزه متقابل" بسیاری از پزشکان را گیج میکند، اما رویکرد به بیمار مبتلا به عفونت نسبتا ساده و سازگار است. درک این رویکرد اولین گام در توسعه تخصص مفید در بیماریهای عفونی و استفاده از آنتیبیوتیک است.
یک نکته: از لحاظ فنی اصطلاح آنتیبیوتیک تنها به مجموعهای از داروهای ضد باکتریایی اشاره دارد که محصولات طبیعی هستند. عبارت ضد عفونی و ضد میکروبی شامل داروهای ضد باکتریایی، ضد قارچی، ضد ویروسی و ضد انگلی است. با این حال، از آنجایی که آنتیبیوتیک، اصطلاحی است که بیشتر مورد استفاده قرار میگیرد، ما از آن برای اشاره به ترکیبات ضد میکروبی به طور کلی و یا ضد باکتریایی به طور خاص استفاده خواهیم کرد.
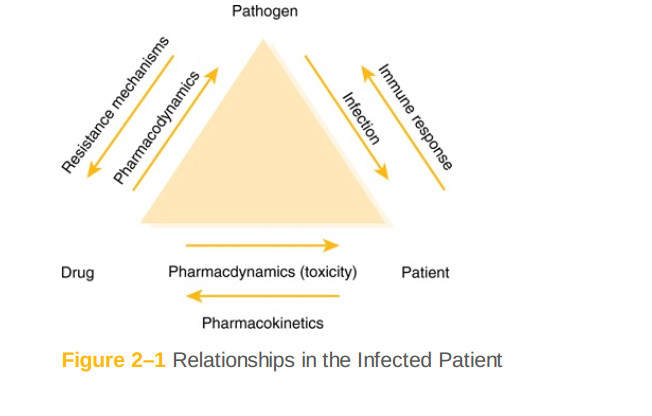
شکل ۱ - ۲: روابط در بیمار مبتلا
درمان پروفیلاکتیک:
استفاده از شیمیدرمانی ضد میکروبی - یعنی، درمان میکرو ارگانیسمها با عوامل شیمیایی - در یکی از سه دسته کلی قرار میگیرد: پیشگیری، استفاده تجربی، و درمان قطعی. پروفیلاکسی درمانی برای جلوگیری از عفونت است که هنوز توسعه پیدا نکرده است. استفاده از درمان پیشگیرانه باید محدود به بیمارانی باشد که در معرض خطر ابتلا به عفونت هستند، مانند آنهایی که تحت درمان با داروهای سرکوبکننده ایمنی هستند، آنهایی که مبتلا به سرطان هستند، یا بیمارانی که تحت عمل جراحی قرار دارند. استفاده از درمان پیشگیرانه باید محدود به بیمارانی باشد که در معرض خطر ابتلا به عفونت هستند، مانند آنهایی که تحت درمان با داروهای سرکوبکننده ایمنی هستند، آنهایی که مبتلا به سرطان هستند، یا بیمارانی که تحت عمل جراحی قرار دارند. این بیماران دفاعهای طبیعی را ضعیف کردهاند که آنها را مستعد ابتلا به عفونت میکند. از آنجایی که احتمال عفونت توسط برخی از انواع موجودات زنده در این بیماران بالا است و عواقب عفونت وخیم است، ما داروهای ضد میکروبی را برای جلوگیری از بروز عفونت استفاده میکنیم. با این حال، جهان استریل نیست و عفونت موفق رخ میدهد. کلید درک پروفیلاکسی ضد میکروبی این است که به یاد داشته باشید بیمارانی که آن را دریافت میکنند عفونت ندارند اما در معرض خطر یک عفونت قرار دارند.
درمان تجربی
برخلاف درمان پیشگیرانه، درمان تجربی به بیمارانی داده میشود که عفونت اثباتشده یا مشکوک دارند، اما ارگانیسم مسئول هنوز شناسایی نشده است. این نوع درمان اغلب در محیطهای سرپایی و بستری آغاز میشود. بعد از اینکه متخصص بالینی احتمال عفونت را براساس معاینه فیزیکی، یافتههای آزمایشگاهی و دیگر علایم و نشانهها ارزیابی میکند، او باید به طور کلی نمونههایی را برای کشت و رنگآمیزی گرم جمعآوری کند. برای بیشتر انواع کشت ها، رنگآمیزی گرم نسبتا سریع انجام میشود. در رنگآمیزی گرم، جزئیات مربوط به محل احتمالی عفونت، مانند حضور ارگانیزمها و گلبولهای سفید خون (WBCs)، مورفولوژی ارگانیزمهای حاضر (مانند کوکسی گرم مثبت در خوشهها)و ماهیت خود نمونه، که در برخی موارد نشان میدهد که آیا نمونه کافی است یا خیر، آشکار میشود. فرآیند کشت نمونه از زمانی آغاز میشود که متخصص بالینی رنگ گرم را انجام میدهد. بعد از یک روز یا بیشتر، تستهای بیوشیمیایی شناسایی ارگانیسم را نشان خواهد داد و در نهایت ارگانیسم برای حساسیت آن نسبت به آنتیبیوتیکهای مختلف تست خواهد شد.
با این حال، این فرآیند چندین روز طول میکشد، بنابراین درمان تجربی به طور کلی قبل از این آغاز میشود که متخصص بالینی شناسایی دقیق و حساسیت ارگانیسم سببی را بداند. درمان Empiric بهترین حدس ما از این است که کدام عامل یا عوامل ضد میکروبی در برابر علت احتمالی عفونت فعالتر خواهند بود. گاهی اوقات ما درست میگوییم و گاهی اوقات ما اشتباه میکنیم. به خاطر داشته باشید که درمان تجربی نباید بر علیه هر موجود زنده شناختهشده در طبیعت هدایت شود - تنها آنهایی که به احتمال زیاد باعث عفونت مورد نظر میشوند. به عبارت دیگر، آنتیبیوتیکهای طیف گسترده جایگزینی برای تفکر منطقی نیستند!
درمان قاطع:
پس از اینکه نتایج کشت و حساسیت مشخص شدند، مرحله درمان قطعی میتواند آغاز شود. بر خلاف درمان تجربی، با درمان قطعی میدانیم که چه ارگانیسمهایی باید درمان ما را پایه قرار دهند و چه داروهایی باید بر علیه آنها کار کنند. در این مرحله، انتخاب عوامل ضد میکروبی ایمن، موثر، محدود در طیف و مقرونبهصرفه، محتاطانه است. این امر به ما کمک میکند تا از مسمومیت، شکست درمان و ظهور احتمالی مقاومت ضد میکروبی اجتناب کنیم و همچنین به مدیریت هزینهها کمک میکند. به طور کلی، حرکت از درمان تجربی به درمان قطعی شامل کاهش پوشش است (با فرض اینکه انتخاب تجربی برای ارگانیسمی که رشد کردهاست درست باشد)، زیرا ما نیازی به هدف قرار دادن ارگانیزمهای که در بیمار ما عفونت ایجاد نمیکنند نداریم. در واقع، دادن آنتیبیوتیکهای با طیف گسترده میتواند منجر به گسترش عفونتهای سطحی شود، عفونتهایی که توسط ارگانیسمهای مقاوم به آنتیبیوتیکهای مورد استفاده در طول درمان ایجاد میشوند.
پزشکی که بیمار مبتلا را درمان میکند باید همیشه تلاش کند که به درمان قطعی برسد. اگرچه واضح به نظر میرسد، اما این همیشه اتفاق نمیافتد. اگر بیمار در اولین آنتیبیوتیک بهبود یابد، ممکن است متخصصین بالینی تمایلی به انتقال به درمان با طیف محدودتر نداشته باشند. همچنین، برخی عفونتها ممکن است با درمان تجربی قبل از در دسترس بودن نتایج کشت حل شوند، همانطور که اغلب در عفونتهای ادراری بدون عارضه (UTIs)اتفاق میافتد. در موارد دیگر، با وجود نشانههای قوی مبنی بر اینکه بیمار مبتلا به عفونت است (مانند نشانههای بالینی، تب، افزایش شمارش WBC)، ممکن است کشت ها به دست نیایند یا منفی شوند. پزشکان Outpatient اغلب مرحله جمعآوری کشت را نادیده میگیرند، درمان تجربی را آغاز میکنند، و منتظر میمانند تا ببینند چه اتفاقی میافتد. این ممکن است به دلیل فشارهای زمانی و یا هزینه درک شده و زحمت به دست آوردن کشت ها در بیماران مبتلا به عفونتهای با حدت پایین باشد. در اغلب موارد مهم است که متخصصین بالینی به طور مداوم نیاز به انتقال به درمان قطعی را در نظر بگیرند. درمان بیش از حد طیف وسیع پیامدهایی دارد و درمان عفونت بعدی سختتر است. استفاده بیش از حد از آنتیبیوتیک بخش بزرگی از دلیل وجود یک بحران مقاومت ضد میکروبی است. به یاد داشته باشید که مسیر کلی برای درمان بیماریهای عفونی در شکل ۲ - ۲ نشانداده شدهاست.
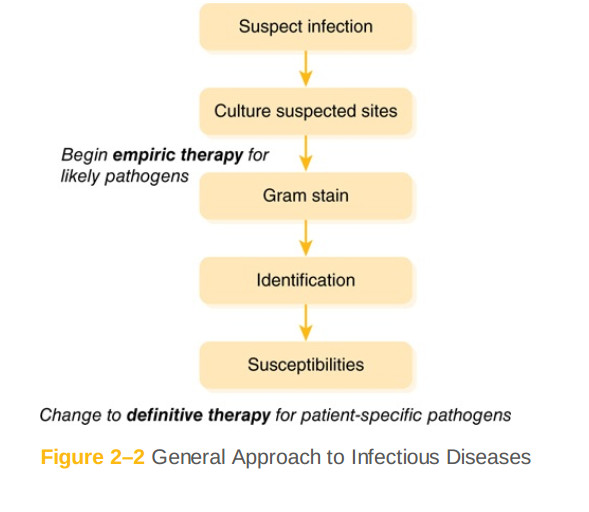
شکل ۲ - ۲: رویکرد کلی برای بیماریهای عفونی
مثالهایی از درمان:
در اینجا به چند نمونه از هر نوع درمان اشاره میکنیم:
پروفیلاکسی درمانی
تریمتوپریم / سولفامتوکسازول (TMP / SMX)برای جلوگیری از ذاتالریه پنوموسیستیس jirovecii (کارینی سابق)در بیمار مبتلا به HIV با تعداد کم CD۴، آزیترومایسین برای جلوگیری از مایکو باکتریوم avium داخل سلولی (MAI یا MAC)در یک بیمار مبتلا به HIV با تعداد کم CD۴، که قبل از عمل به منظور جلوگیری از عفونت استافیلوکوکی در محل جراحی داده شد.
درمان Empiric:
لوفلوکساسین برای یک بیمار مبتلا به پنومونی اکتسابی از جامعه به نام سفتریاکسون که برای درمان پیلونفریت مشکوک مراجعه کرده بود، شروع به کار کرد. Voriconazole برای یک بیمار پیوند مغز استخوان نوتروپنیک با تنگی نفس و یک رادیوگرافی پیشنهادی از آسپرژیلوس ریوی، Vancomycin، توبرامایسین و مروپنم برای یک بیمار مبتلا به پنومونی بیمارستانی در بخش مراقبتهای ویژه
درمان قطعی
گذار از پیپراسیلین / تازوباکتام به آمپیسیلین در یک بیمار مبتلا به عفونت زخم ناشی از انتروکوک فکالیس که حساس به دو دارو است
قطع سفتریاکسون و آغاز سیپروفلوکساسین برای بیمار UTI ناشی از کلبسیلا پنومونیه مقاوم به سفتریاکسون اما حساس به سیپروفلوکساسین
زمانی که گونه به عنوان کاندیدا آلبیکنس (که معمولا مستعد فلوکونازول است)شناسایی میشود، توقف قارچ قارچی و آغاز فلوکونازول برای بیمار بهبود دهنده با کاندیدا در یک ایزوله خونی
درمان از وانکومایسین، سیپروفلوکساسین و ایمی پنم / سیلیاتین به تنهایی برای یک بیمار مبتلا به پنومونی بیمارستانی که کشت تنفسی عمیق او تنها استافیلوکوکوس اورئوس مقاوم به متی سیلین (MRSA)که مستعد به لینزولید است، رشد کرد.
مطالعه موردی
در اینجا مثالی از درمان یک بیمار مبتلا به عفونت از طریق مسیر بالا آورده شدهاست:
TR مردی ۶۳ ساله با سابقه دیابت، فشار خون بالا و بیماری عروق کرونر است که با شکایت درد، قرمزی و تورم اطراف زخم پای خود به بیمارستان مراجعه میکند. بررسی دقیق نشان میدهد که او زخم پای دیابتی عفونی دارد. او در بیمارستان بستری شدهاست (روز ۱). یک جراح آن شب عمل دبریدمان جراحی را انجام میدهد و کشت زخم را در طول عمل جراحی و همچنین کشت خون ارسال میکند. یک متخصص بالینی دیگر درمان تجربی با وانکومایسین و ارتاپنم را آغاز میکند.
در روز دوم، نتایج رنگآمیزی گرم از زخم موجود است. بسیاری از WBCs با بسیاری از کوکسی های گرم مثبت در خوشهها وجود دارند، اما هیچ میله گرم منفی (GNR ها)وجود ندارد، بنابراین متخصص بالینی ertapenem را ادامه نداد. کشت خون هیچ ارگانیسمی را نشان نداد.
روز بعد (روز ۳)، نتایج کشت حاصل از زخم، بسیاری از استافیلوکوکوس اورئوس ها را نشان میدهد. از آنجایی که وانکومایسین معمولا بر علیه این ارگانیسم موثر است، استفاده از آن ادامه دارد.
در روز چهارم، نتایج حساسیت از کشت زخم به دست آمد مشخص شدهاست که استافیلوکوکوس اورئوس به متی سیلین، اگزاسیلین، سفازولین، کلیندامایسین، TMP / SMX و ونکومایسین حساس است. این به پنیسیلین، آمپیسیلین، تتراسایکلین و لوفلوکساسین مقاوم است. از آنجا که ایزوله زخم TR استافیلوکوکوس اورئوس حساس به متی سیلین (MSSA)است، متخصص بالینی وانکومایسین را کنار گذاشت و درمان قطعی با اگزاسیلین را آغاز میکند. توجه داشته باشید که در مورد TR، ما درمان تجربی را با رژیم گسترده وانکومایسین و ارتاپنم شروع کردیم تا aerobes گرم مثبت و گرم منفی و بیهوازی که تمایل به ایجاد عفونت پای دیابتی دارند را پوشش دهیم اما درمان به تدریج با توجه به رنگآمیزی گرم و دادههای کشت، محدود شد. در نهایت ما قادر به انتخاب یک طیف بسیار موثر، محدود، ارزان و ایمن برای درمان قطعی که ناشی از نتایج میکروبیولوژی بود، شدیم. هر دو وانکومایسین و ارتاپنم در برابر استافیلوکوکوس اورئوس های TR نیز فعال بودند، اما هر دو طیف وسیع تری نسبت به اگزاسیلین دارند و گزینههای درمانی ایدهآل کمتری را نشان میدهند. توجه: فعالیت ertapenem در برابر این ایزوله از الگوی حساسیت استنباط میشود حتی اگر به طور مستقیم تست نشده باشد.
نکتهای در مورد تشخیص سریع
به آرامی، روشهای جدید برای تعیین هویت میکرو ارگانیسمها راه خود را به عمل بالینی باز میکنند. تکنیکهایی که بر کشت و تاخیر ذاتی که نشان میدهد تکیه نمیکنند، در حال حاضر به طور معمول برای تشخیص و تعیین کمیت بسیاری از ویروسها، مانند واکنشهای زنجیرهای پلیمراز (PCR)استفاده میشوند. این تکنیکها و دیگر تکنیکها برای شناسایی دیگر پاتوژن ها نیز استفاده میشوند، مانند سویههای کاندیدا (برای تعیین حساسیت احتمالی به فلوکونازول)، انتشار کلوستریدیوم و حتی MRSA. همانطور که آنها در آزمایشگاههای میکروبیولوژی بالینی نفوذ میکنند، امید میرود که تاخیر در درمان موثر که کشت استاندارد طلایی فعلی و علت تست حساسیت از بین برود.