
امروز پنجشنبه ۲۰ اردیبهشت ۱۴۰۳
دسته بندی سایت
برچسب های مهم
پیوند ها
آمار بازدید سایت
ثابت شدهاست کهF. نوکلئوتوم در توسعه و پیشرفت آدنومای کولون و سرطان روده بزرگ نقش دارد. در بسیاری از این مطالعات، تشخیص فوزوباکتریوم نوکلئازوم با PCR متکی است، که حضور، قابلیت حیات، یا تهاجم خود ارگانیسمها را نشان نمیدهد؛ با این حال، از طریق تکنیکهای مبتنی بر تکثیر غیر، مانند RNA ریبوزومی ۱۶ S (rRNA)در هیبریداسیون موقعیتی (FISH)، فوزوباکتریوم نوکلئازوم نه تنها در تومورهای اولیه، بلکه در گرههای لنفاوی و متاستاز کبد نیز شناسایی شدهاست و در سلولهای تومور یافت شدهاست.
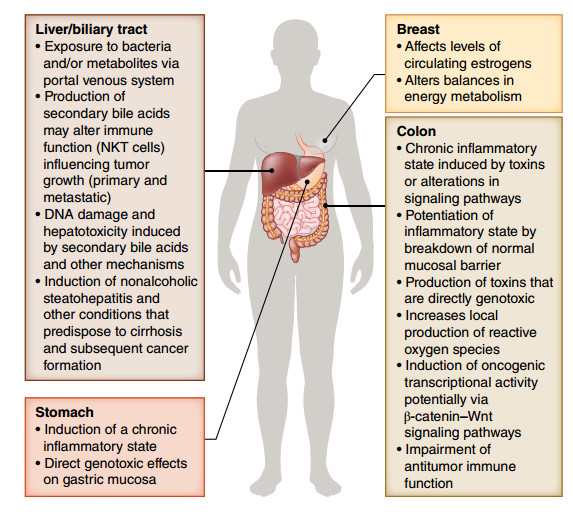
میکروبیوتای روده همچنین با تعدادی از بدخیمیهای دیگر , از جمله سرطان کبد (HCC ) و سرطان پستان ( شکل 1 ) در ارتباط است . از طریق سیستم وریدی پورتال، کبد به طور منحصر به فردی در معرض ترکیبات باکتریایی روده و متابولیت ها و محصولات جانبی آنها قرار دارد که میتواند باعث تغییرات التهابی و سمیت کبدی شده و یا به طور بالقوه منجر به سرطان شود. برای مثال، تغییر میکروبی اسیدهای صفراوی اولیه تولید شده توسط کبد به اسیدهای صفراوی ثانویه، مانند اسید دئوکسی کولیک (DCA)، میتواند باعث آسیب DNA، سمیت کبدی و سرطانزا شود. علاوه بر این، تعادل اسیدهای صفراوی اولیه و ثانویه غلظت سلولهای T کشنده طبیعی (NK)در کبد را تغییر میدهد و این میتواند از رشد تومور اولیه و متاستاتیک در مدلهای موش جلوگیری کند. میکروبیوتای روده نیز با پاسخ به هپاتیت عفونی و چاقی و با توسعه steatohepatitis غیر الکلی (NASH)و نیز آسیبهای دیگر مرتبط است، که همه آنها میتوانند باعث سیروز شود که در ایجاد HCC نقش دارد.
در مورد سرطان پستان (شکل ۱)، فرض بر این است که میکروبیوتای روده ممکن است سرطانزایی را از طریق تاثیر بر متابولیسم استروئید (استروژن)، به ویژه از طریق توانایی آن برای تغییر پروفایل استروژنهای در حال گردش و فیتواستروژن ها و از طریق تاثیر آن بر سوخت و ساز انرژی و چاقی؛ یا از طریق عملکرد ایمنی ضد توموری افزایش دهد؛
مطالعاتی منتشر شدهاند که ارتباط بین دیسبیوزیس روده و دیگر بدخیمیها را نشان میدهند. با این حال، این جوامع به خوبی مشخص نشده اند و نیاز به بررسی بیشتری دارند. مطالعات پیش بالینی، بالینی و همهگیر شناسی بیشتر، در نهایت رابطه بین دیسبیوزیس و سرطان را مستحکم خواهد کرد.
میکروبیوتای روده و درمان سرطان در حال حاضر علاوه بر نقش آن در سرطان، میکروبیوتای روده نیز نقش کلیدی در پاسخ به درمان سرطان ایفا میکند. مطالعات منتشر شده، میکروبیوتای روده را در تاثیرگذاری بر پاسخ، و همچنین سمیت، در میان طیف وسیعی از درمانها، از جمله شیمیدرمانی، کنترل ایمنی، و پیوند سلول بنیادی، از طریق انواع مکانیسمهای پیشنهادی دخیل دانستهاند، هر چند که به درک عمیق تری نیاز است و تمرکز مطالعه حاضر است.
نقش میکروبیوتای روده در ایست بازرسی سیستم ایمنی.
در حال حاضر نشریات متعددی نقش میکروبیوتای دستگاه گوارش را در تعدیل پاسخهای به ایست بازرسی ایمنی در چندین نمونه سرطانی نشان دادهاند.
این مطالعات از دادههای اجباری در مدلهای پیش بالینی الهامگرفته شده بودند، و اثبات اصل از طریق انتشار مشاهدات مشابه در چندین گروه بالینی ارایه شدهبود.
آنها به طور گسترده نشان میدهند که علایم "میکروبیوتای" دستگاه گوارش افتراقی در بیمارانی وجود دارد که به درمان پاسخ میدهند و اینکه این علامتهای مطلوب با افزایش ایمنی سیستمیک و نفوذ ایمنی داخل تومور در ارتباط هستند.
علاوه بر این، چندین مطالعه نشان میدهند که فنوتیپ "پاسخدهنده" و "غیر پاسخدهنده" میتواند در مدلهای موشی بدون میکروب یا درمانشده با آنتیبیوتیک از طریق پیوند میکروبیوتای مدفوع (FMT)تکرار شود - و دستکاری میکروبیوتای روده با گونههای باکتریایی خاص میتواند پاسخ درمانی را افزایش دهد.
مکانیسمهایی که از طریق آنها پاسخ میکروبیوتای روده در مطالعات پیش بالینی و بالینی مورد بررسی قرار گرفتهاست.
دادهها نشان میدهند که میکروبهای دستگاه گوارش ممکن است از طریق چندین مکانیزم بر ایمنی ضد تومور تاثیر بگذارند، از جمله تعامل اجزای میکروبی یا محصولات (مانند الگوهای مولکولی مربوط به پاتوژن (PAMP))با سلولهای ارائه آنتیژن (APC)و افکتور ذاتی (از طریق گیرندههای تشخیص الگو (PRR)مانند گیرندههای تول - مانند (TLR)، که میتوانند به ایجاد پاسخ ایمنی تطبیقی ، القای تولید سیتوکین ها توسط APC ها یا لنفوسیتها؛ و حتی اثرات موضعی یا دور متابولیت های میکروبی (شکل ۲) کمک کنند؛
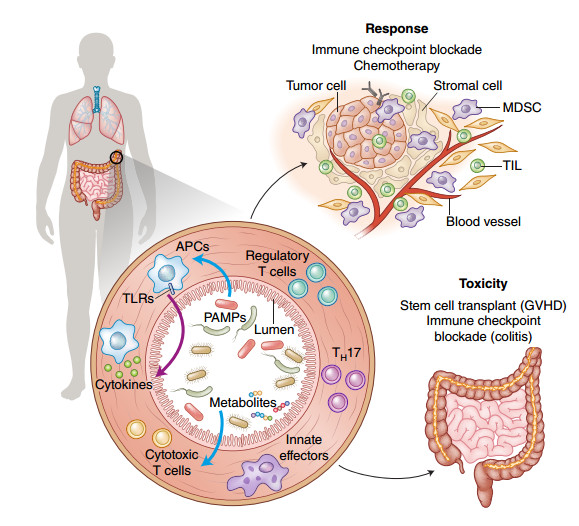
تصویر 2. تاثیر میکروبیوتای روده در درمانهای مختلف سرطان. میکروبهای روده میتوانند هم بر پاسخ به درمانهای مختلف سرطان و هم بر سمیت ناشی از آن مثل کولیت و GVHD تاثیر بگذارند . تصور میشود میکروبیوتای روده، عملکرد ایمنی سیستمیک را از طریق تغییرات محلی در مخاط روده و بافت لنفاوی وابسته به روده تغییر میدهد. تعامل PMP ها با APC ها و عوامل موثر ذاتی از طریق PRR ها میتواند به ایجاد واکنش ایمنی تطبیقی کمک کند. سیتوکین ها و متابولیت های میکروبی تولید شده به صورت محلی میتوانند به طور سیستماتیک عمل کنند. این فعالیتهای ترکیبی منجر به افزایش عملکرد ایمنی ضد تومور با افزایش تعداد لنفوسیتهای نفوذی تومور (TIL ها)و کاهش تعداد سلولهای سرکوبگر مشتق از میلوئید (MDSCs)میشود.
ادامه در لینک زیر :