
امروز جمعه ۲۱ اردیبهشت ۱۴۰۳
دسته بندی سایت
برچسب های مهم
پیوند ها
آمار بازدید سایت

مطالعات اپیدمیولوژیک و بیولوژیکی مستقل، چندین خط از شواهد را برای نقش سببی برخی از پاپیلوماویروس های انسانی بتا (β - HPVs)در ارتقا، همراه با نور ماورا بنفش (UV)و به طور بالقوه دیگر عوامل سرطانزا، توسعه سرطان سلول سنگفرشی پوست (cSCC)فراهم کردهاند. استرکلیتون اخیرا گزارش دادهاست که عفونت با پاپیلوماویروس های پوستی شایع، ایمنی سلول T را القا میکند که به نوبه خود، سرطانزایی پوست را مهار میکند. این نتیجهگیری با یافتههای موجود در تضاد است، که از مدلی حمایت میکند که در آن β - HPVs با تغییر بسیاری از مسیرهای سلولی و تسهیل تجمع آسیب DNA ناشی از نور UV (که در رفرنس بازنگری شدهاست)، سرطانزایی پوست را افزایش میدهد.
بیشتر اطلاعات در مقاله Strickley و همکاران در مطالعات موشهای آزمایشگاهی به دست آمد که پس از عفونت با ویروس پاپیلومای موش (MmuPV۱)، پاسخ ایمنی حفاظتی به این ویروس ایجاد کرد. این موشهای در معرض MmuPV۱ زمانی که پوست آنها در معرض هر دو ماده سرطان زای شیمیایی ۷ و ۱۲ دی متیل بنز [a ] آنتراسن (DMBA)قرار گرفت، احتمال کمتری برای ایجاد تومورهای پوستی داشتند، که باعث جهش Ras و سپس درمانهای مکرر با عامل محرک تومور (۱۲ - O - تترادکانوسیل فربول ۱۳ - استات؛ TPA)شد. یا (ii)DMBA و پس از آن تابش ماورا بنفش B. براساس نتایج این آزمایشها، Strickley و همکارانش پیشنهاد کردند که ایمنی حفاظتی از پیش موجود در MmuPV۱، این موشها را نسبت به تومورزایی در نزدیکی محل قرار گیری اصلی در معرض ویروس مقاوم میکند. با این حال، نویسندگان اشاره نکردند که پروتکلهای سرطانزایی پوست که در آزمایشها حیوانی آنها مورد استفاده قرار میگیرند، وضعیت طبیعی در انسان را منعکس نمیکنند. به طور خاص، آزمایشها بر روی سرطانزایی پوست ناشی از DMBAand UV با قرار دادن حیوانات در معرض دوزهای پایین UVB (۱۰۰ mJ cm - ۲)برای جلوگیری از سرکوب سیستم ایمنی موضعی انجام شد، اما به خوبی ثابت شدهاست که پوست انسان در معرض دوزهای بالاتر و سرکوبکننده UVB قرار دارد. در توافق با این موضوع، قرار گرفتن در معرض UV در انسانها به طور مثبت با چندین مارکر عفونت β - HPV در ارتباط است.
نویسندگان همچنین در مورد شواهد گسترده در مورد اینکه MmuPV۱ باعث بدخیمی از جمله SCC پوست و دهانه رحم در موشها میشود، و اینکه ویروس پاپیلومای موش آفریقایی، MnPV۱ (که مربوط به MmuPV۱ است)با قرار گرفتن طولانیمدت در معرض UV برای القای cSCCs هم افزایی میکند، بحث نکردند. یافتههای مشابهی در یک مدل موش تراژنی به دست آمد که در آن انکوژن های β - HPV در پوست بیان شدند. قابلذکر است که در هر دو مدل حیوانی، توسعه CSCC با استفاده از دوزهای نوردهی UV القا شد که مشابه وضعیت در انسان بود. واضح است که این گزارشها و سایر گزارشها از این نتیجه که پاپیلوماویروس های پوستی در برابر سرطانزایی ناشی از اشعه ماورا بنفش پوست محافظت میکنند، حمایت نمیکنند. در عوض، آنها پیشنهاد میکنند که این ویروسها در ایجاد سرطان پوست در ترکیب با اشعه UV نقش دارند.
نویسندگان همچنین در مورد شواهد بیولوژیکی و اپیدمولوژیک که β - HPVs از طریق مکانیزم "ضربه و اجرا" به سرطان پوست انسان کمک میکند، بحث نکردند، که در مراحل اولیه مهم است، اما در مراحل پایانی سرطان پوست القا شده با UV قابل رفع است (شکل ۱). بسیاری از مطالعات مستقل نشان دادهاند که حداقل برخی از انواع فرایندهای هدف β - HPV که "نشانههای سرطان انسان" نامیده شدهاند، از جمله deregulation از سیستم ایمنی، مهار پاسخ آسیب DNA، و غیر فعالسازی سرکوبکنندههای شناختهشده تومور انسان (که در منابع بازنگری شدهاند). به نظر میرسد که deregulation این مسیرهای سلولی توسط برخی از انواع β - HPV، تجمع جهشهای DNA القا شده با UV را تسهیل میکند، در نتیجه حساسیت به سرطانزایی پوست را افزایش میدهد. با این حال، پس از جهشهای ژنهای خاص، پروتئینهای ویروسی دیگر برای حفظ فنوتیپهای سلول سرطانی ضروری نیستند.
در نهایت، دادههای نویسندگان در مورد β - HPVs نسبتا محدود هستند و مستقیما به فرضیه آنها توجه نمیکنند. در عوض، آنها دانش موجود را تایید میکنند که (i)SCCs پوست انسان تمایل دارند که مقادیر کمی از DNA β - HPV را در مقایسه با پوست نرمال در خود جای دهند؛ و (ii)انسانهایی که در معرض β - HPVs قرار گرفتهاند، حافظه ایمنی از این مواجهه دارند. هیچ کدام از این مشاهدات شواهدی را ارائه نمیدهد که فرضیه آنها را از فرضیه جایگزین که β - HPVs از طریق یک مکانیزم ضربه و اجرا به سرطان پوست کمک میکند، متمایز میسازد.
به طور خلاصه، ما معتقدیم که Strickley و همکارانش بخش قابلتوجهی از مقالات را نادیده گرفتهاند، که وقتی به اندازه کافی در نظر گرفته شوند، سوالات مهمی را در رابطه با این نتیجه مطرح میکنند که عفونتهای با HPVs پوستی در برابر سرطانزایی پوست محافظت میکنند.
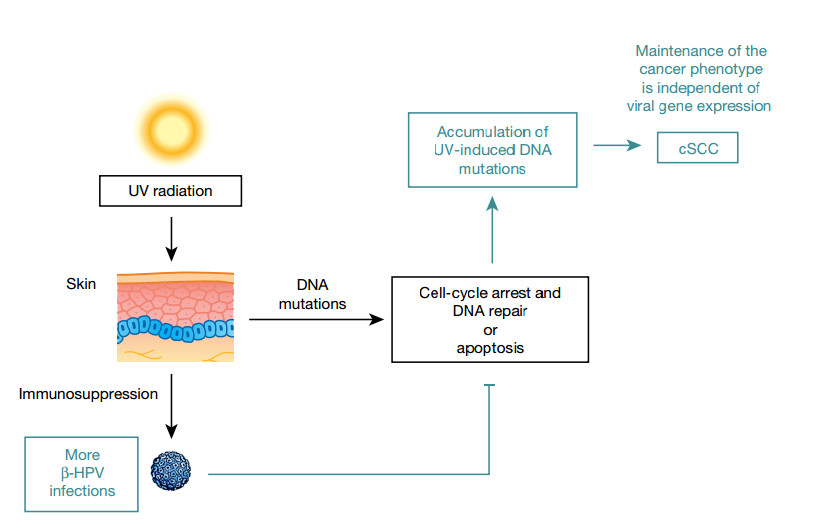
شکل ۱ | مدلی برای همکاری بین برخی از انواع β - HPV و اشعه UV در ترویج CSCC ها. تحت شرایط فیزیولوژیکی، تابش UV پوست، جهشهای DNA را در سلولهای کراتینوپی و سرکوب سیستم ایمنی القا میکند. آسیب القا شده با UV منجر به توقف چرخه سلولی و تعمیر جهشهای DNA، یا آپوپتوز میشود اگر آسیب DNA غیرقابل تعمیر باشد. پروتئینهای اولیه β - HPV E۶ و E۷ میتوانند پاسخ سلولی به استرس القا شده با UV را تغییر دهند و بقای سلولهای آسیبدیده از DNA را افزایش دهند که ریسک بالایی برای تکامل به سلولهای سرطانی دارند. پس از تجمع جهشها در ژنهای محرک آنکوژنیک (برای مثال، ژنهای سرکوبگر تومور سلولی یا آنکوژن ها)، بیان ژنهای ویروسی غیرقابل حذف میشود.
برچسب های مهم